認知症の薬物治療の注意点

認知症ケアにおいて、薬物の使用は有効です。しかし、高齢者は薬物の代謝機能が低下し、薬の代謝・排泄に関わる内臓機能が低いうえに、併用する他剤も多いため、副作用を起こしやすいリスクがあります。どの薬剤を使うべきか、その選択や容量の決定にも十分な注意が必要です。
一般的な薬物治療の場合
先述のとおり、高齢者は薬物使用による副作用を起こしやすい危険性があり、規定の投与量でも副作用が現れることがあります。そのため、高齢者の薬物療法には、心がけるべき「3S」と呼ばれる基本事項があります。
まずは“Small”。高齢者は薬剤への過敏性が高いので、有害事象を抑えるため、まずは少量の使用からスタートし、ゆっくりと量を増やしていくのが基本です。
そして、“Simple”。他の薬剤を併用している可能性が高いこと、薬物の管理能力の管理能力が低下していることも考慮し、服薬方法は極力シンプルにできるよう心がけましょう。
3つめは“Short”。薬の効きめは短期間で評価します。有害事象も細かくチェックし、十分な効果が見られない、よくない症状が出ている、などの判断がついた場合は、中止や変更を検討しましょう。
とくに注意が必要なのが、認知機能を低下させやすい薬剤です。よく知られているのは、抗コリン作用をもつ抗精神病薬。抗コリン作用とは、神経伝達物質のアセチルコリンの働きを低下させる作用で、口が渇く、排尿障害、便秘、そして認知機能低下などの症状が同時に出やすい特徴があります。記銘力や注意力の低下、せん妄を引き起こすほか、転倒や日常生活動作の低下などの症状も現れます。
中枢神経に作用する向精神薬のほか、さまざまな薬が認知機能の低下を引き起こします。以下がその薬剤群です。
■認知機能を低下させやすい薬剤群
<向精神薬>
・抗精神病薬
・催眠薬、鎮静薬
・抗うつ薬
<向精神薬以外の薬剤>
・パーキンソン症候群治療薬
・抗てんかん薬
・循環器病薬(降圧薬、抗不安薬、利尿薬、ジギタリス)
・鎮痛薬(オピオイド、NSAIDs)
・副腎皮質ステロイド
・抗菌薬、抗ウイルス薬
・抗腫瘍薬
・泌尿器病薬(過活動膀胱治療薬)
・消化器病薬(H2 受容体拮抗薬、抗コリン薬)
・抗ぜんそく薬
・抗アレルギー薬、総合感冒薬(抗ヒスタミン薬)
(『認知症疾患治療ガイドライン2010』日本神経学会監修、「認知症疾患治療ガイドライン」作成合同委員会編、2010より作成)
コウノメソッドの場合
認知機能改善薬に添付される文書には、一定の施行期間ののちに増量して処方するという規定があります。しかし、高齢の認知症患者は薬の効き方の個人差が大きく、規定どおりの処方では、周辺症状が悪化することも少なくありません。規定用量にとらわれることなく、症状に合わせた処方を行うというのがコウノメソッドの方針です。
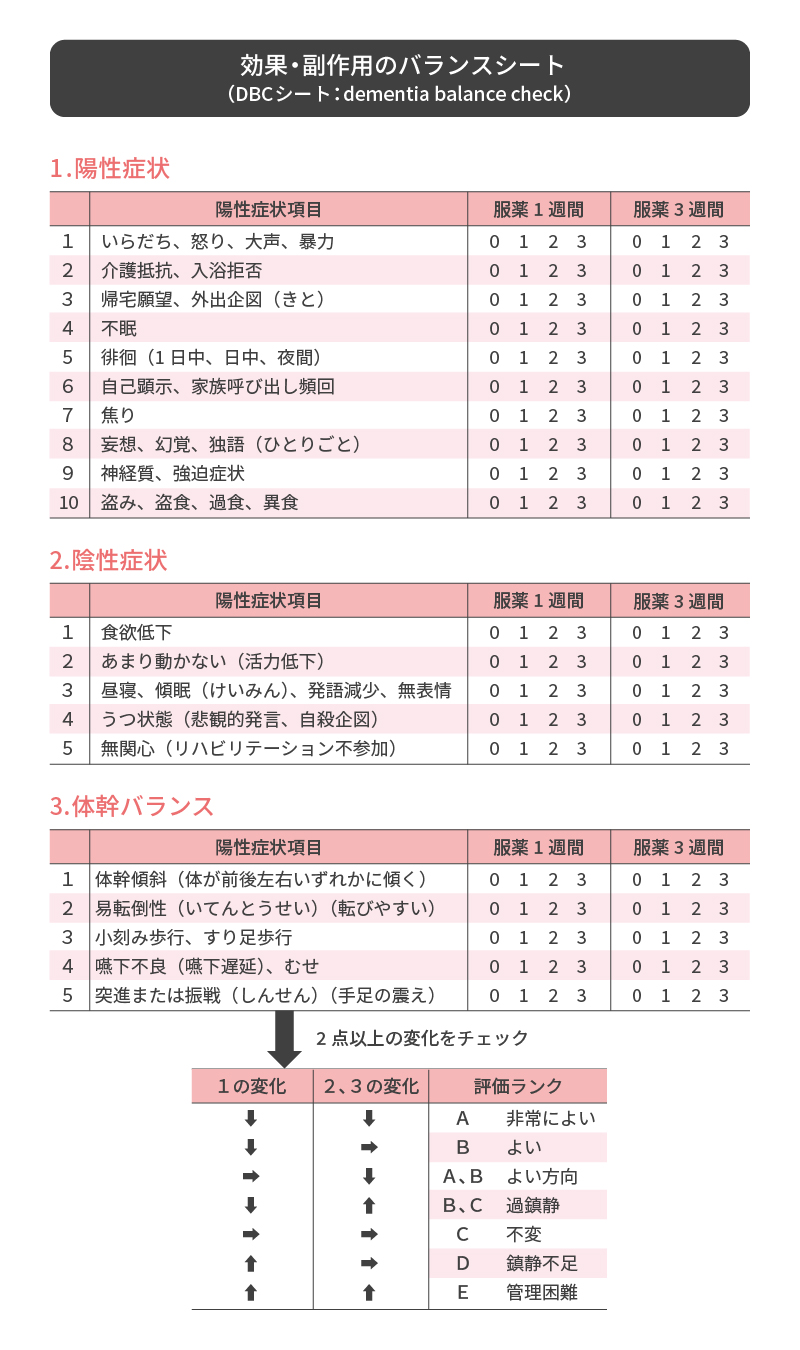
そこで役立つのが、以下のDBCシートです。服薬前と、服薬開始1週間、3週間後に、陽性症状と陰性症状、体幹のバランスを0~3の4段階で評価します。診察時には患者側と医師がこれを共有し、2点以上変化があったらチェックし、評価ランクがA、B以外なら用量変更の検討などが必要です。
さらに安全性を高めるため、医師の了解と指示のもので、介護者が薬剤の量を調整する方法もあり、河野和彦医師は、これを「家庭天秤法」と呼んでいます。その患者にとって大切な薬の種類や量を見極めるには、身近な介護者の理解や協力が欠かせません。
ただし、介護者も認知機能が低下しているなど、状況によっては、この方法を適用できないケースもあります。
(『せんぶわかる認知症の事典』河野和彦氏監修から引用)



